20.11.2014 “Qualität 2030 - die umfassende Strategie für das
Gesundheitswesen” - Fortsetzung 4 -
Instrumente zur Weiterentwicklung von Qualität und Patientensicherheit
Ein solches Rahmenkonzept, das auf einer Problem-basierten Analyse des
Handlungsbedarfs (s.o.) aufsetzt, kann den Schlüssel für eine sinnvolle Diskussion
der Instrumente zur Qualitätsverbesserung bilden, insbesondere kann auf dieser
Basis auch eine Abschätzung der möglichen Effekte und der
Rahmenbedingungen für einen sinnvollen Einsatz dieser Instrumente
vorgenommen werden. Es geht hierbei nicht allein darum, etwaige positive Effekte zu
antizipieren und nachzuweisen, sondern auch um die Notwendigkeit, gerade auch die politische Ebene vor übersteigerten
Erwartungen zu schützen. Um ein Beispiel zu nennen: es ist nicht sinnvoll, über weitere Qualitätsanreize nachzudenken, wenn
die sektorale Beschränktheit eines DRG-Systemes bestehen bleibt und nicht in Richtung einer Populations-orientierten
Finanzierung überwunden wird, denn unsere hauptsächlichen Qualitäts-Probleme bestehen nicht in einer weiteren sektoralen
Optimierung, sondern in der mangelnden Integration und Koordination der Versorgung.
Auch andere Sachfragen, die in Deutschland als vermeintliche Kernprobleme
diskutiert werden, erlangen vor diesem Hintergrund einen ganz anderen Stellenwert.
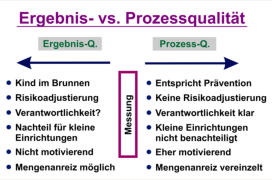
Die Frage Ergebnis- vs. Prozessindikatoren ist zum Beispiel relativ eindeutig zu
beantworten, wenn es nicht mehr primär um operative Elektiveingriffe geht, sondern
um die Problematik der Koordination. Man braucht hierfür eben vermehrt Indikatoren
für die „Prozesse“ dieser Behandlungskoordination chronischer Mehrfach-
erkrankungen und nicht (ausschließlich) Ergebnisindikatoren, insbesondere auch
weil sie unerwünschte Ereignisse vorhersehen und so der rechtzeitigen Prävention
zugänglich machen. Ergebnisindikatoren messen ex post (das Kind ist in den
Brunnen gefallen) und können den DRG-spezifischen Mengenanreiz mit Attrakton
leichter Fälle noch verstärken - ganz abgesehen von der Problematik der
Risikoadjustierung und der resultierenden Bildung kleiner Gruppen sowie
systematischen Benachteiligung kleiner Einrichtungen.
Administrative Daten, die sowieso durch ihre geringe Sensitivität für eine sinnvolle Beschreibung von Qualität kompromittiert
sind (sie erfassen selten mehr als 50% der Probleme), sind erstmal auf die Leistungserbringer bezogen – wenn wir die
Patienten-Perspektive einnehmen wollen (und das sollten wir), dann sind klinische Indikatoren und solche, die die
Zusammenarbeit der Leistungserbringer beschreiben (wann kommt der Arztbrief, wie gelingt die Arzneimittelversorgung am
Wochenende nach der Entlassung aus dem Krankenhaus) viel wichtiger. Und es gibt sehr gute Beispiele dafür, dass man mit
klinischen Surveillance-Instrumenten hervorragend umgehen kann, denn im Bereich der Infektionsepidemiologie wird
weltweit seit über 30 Jahren mit solchen Methoden gearbeitet, international aufeinander abgestimmt, vergleichbar und stabil.
Hinsichtlich Qualitätsdarstellung, Transparenz und Qualitätsberichterstattung (Public Reporting) stehen drei grundsätzliche
Änderungen auf der Tagesordnung, die sich aus den „fünf Zielen“ und den drei Qualitätsdimensionen ergeben:
● wir müssen das Spektrum der Indikatoren erweitern und die Koordinationsperspektive in den Vordergrund stellen (und
somit, wie international üblich, den Prozessindikatoren mehr Raum geben),
● wir müssen stabile Falldefinitionen bilden (um den Einsatz der partiell blinden Routine-Indikatoren zu vermeiden),
● und wir müssen die Anbieter-bezogenen Indikatoren zu Versorgungs-orientierten Indikatoren weiterentwickeln.
In Zukunft brauchen wir Aussagen über die Qualität einer Region, nicht mehr allein eines Krankenhauses. Und diese area-
Indikatoren können sogar einen sehr weiten Blickwinkel aufweisen, der im Falle von Antibiotikaresistenzen von der Antibiotika-
Visite auf der Intensivstation über das Gesundheitszentrum und die Pflegeeinrichtung bis zur Antibiotika-Anwendung im
benachbarten landwirtschaftlichen Großbetrieb reichen kann. In Abgrenzung zu Pay for Performance ist zu beachten, dass
Public Reporting, das auf indirekten ökonomischen Anreizen beruht, besonders in hoch kompetitiven Regionen wirksam ist
und außerdem einen aktiven, zum Dissenz befähigten Patienten voraussetzt. Beide Aspekte lassen es ratsam erscheinen, in
weniger dicht besiedelten Regionen und bei älteren, eventuell passiv eingestellten Patienten auf eine dadurch verursachte
Verschlechterung der Versorgung zu achten.
In diesem Zusammenhang wird sich auch die bisherige Krankenhausplanung ändern und in eine Versorgungsplanung
weiterentwickeln (die Entwicklung ist ja schon im Gange). Nichts liegt näher als hier
Qualitätsindikatoren mit area-Perspektive einfließen zu lassen, nur – wir müssen
diese erst einmal entwickeln. Hier ist Eile geboten, denn die Integration der
Versorgung in der Fläche ist ja schon im Gange, und das deutsche
Gesundheitssystem sollte sich nicht unversehens in der Situation wiederfinden, dass
regionale Versorgungsverbünde eine Versorgung anbieten, die zu Unzufriedenheit
führt und vielleicht durch mangelnde Information über die Qualität des Angebots
gekennzeichnet ist. Der erste Schritt in diese Richtung ist eine offene Diskussion
über den Zugang zur Versorgung: wie weit soll die nächste unfallchirurgische
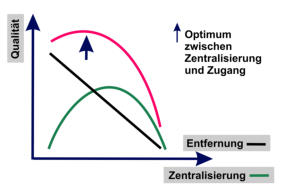
Versorgung entfernt sein, und wie ist sie erreichbar? Der Zugang zur Versorgung
bildet einen Spannungsbogen mit der Zentralisierung der Versorgung, die die
Qualitätsvorteile höherer Leistungsmengen realisiert (Mindestmengen), bislang in
Deutschland beinahe sträflich vernachlässigt. Hier kann man sich immer wieder nicht
des Eindrucks erwehren, dass die Anbieter-orientierte Diskussion noch immer die
Patientenorientierung dominiert.
Weitere Aspekte von “Qualität 2030”:
Das Gutachten steht hier zum Download bereit (weiterhin die Presseerklärung, Beilage Tagesspiegel am Vortag, Link zur
entsprechenden MWV-Webseite).








Prof. Dr. med. Matthias Schrappe

10

Seite
10

Seite
















Kommentare

